其他辅助检查:
1.心电图 食管裂孔疝患者心前区可出现疼痛,且因疼痛发作时刺激迷走神经并反射性引起冠状动脉供血不足,心电图可出现心肌缺血性改变,临床上酷似冠心病,称之为食管-冠状动脉综合征。
2.X线检查 早在20世纪20、40及50年代Akerlund、Kirklin及Wolf就分别对食管裂孔疝的X线检查进行了详细研究。大量临床资料显示,X线检查是诊断食管裂孔疝的主要方法,可以全面了解胃的形状、位置、食管裂孔大小及胃蠕动改变等。
(1)透视或胸片:食管旁疝的X线平片有以下特点:①后纵隔下部有胃泡阴影,正位片上胃泡气液平面在心膈角处,侧位在心脏阴影的后方,其大小随胃内潴留气液的多少而变化;②由于胃的一部分或大部分疝入胸腔,左上腹胃泡影缩小,甚至看不见胃泡;③插入的胃管在胸腔内。
(2)食管和胃造影:新生儿、婴幼儿采用空气或水溶性造影剂(如12.5%的碘化钠)造影,防止钡剂误吸入呼吸道。年龄较大的病儿、成人患者可选用较稀的钡剂造影。
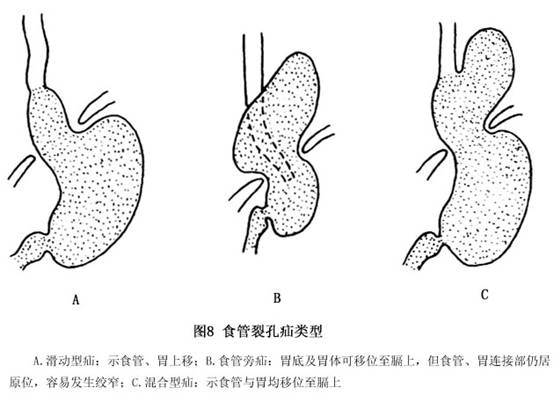
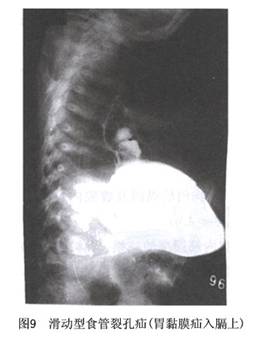
①滑动疝的影像特点:典型表现为:A.食管末段、胃食管结合部、部分胃经食管裂孔疝至膈上,而其他部位位于左膈下;B.疝入膈上的胃及贲门呈伞状,或上方膨大明显,黏膜皱襞增粗;C.胃底和贲门在膈肌中央随体位改变而上下移动;D.食管腹腔段缩短、变直,His角变钝;E.有食管痉挛、贲门松弛增宽等食管炎X线征象,或胃食管反流;F.晚期患者可显示食管狭窄;G.食管扩张、食管裂孔张大。一般情况下,最大呼气时食管裂孔张开,直径1.5~2cm;最大深吸气裂孔闭合。本病患者可见食管扩张,钡柱超过2cm,裂孔开口明显增大。据中国医科大学资料显示,一些小儿巨大食管裂孔疝病人的食管裂孔开口可达2.5~4cm,而且最大深吸气裂孔不闭合;H.一般卧位出现而立位消失,尤其是一些小的食管滑动疝,病人的体位常常是显示疝的决定因素。因小的食管滑动疝在立位时多能还纳,而且吞咽的钡剂在立位时很快通过食管、贲门进入胃内,比较难以显示疝。可采用头高脚低位并在上腹部稍微加压力,多能使食管下段、胃滑入胸腔;一时难以确诊者可反复X线检查,多能确诊。还有一些滑动疝造影检查时,疝至膈上的部分不呈囊状扩张而呈柱形表现,诊断也比较困难,如仔细检查,发现胃食管交界部经食管裂孔确实移至膈上则可确诊(图9,10)。
②食管旁疝的影像特点:A.食管末段位于膈肌下、腹腔内,贲门固定位于膈下正常位置;B.胃底多在食管左侧经扩大的裂孔疝入膈肌上方、后纵隔下部,呈现膈上疝囊征(胸内胃)。钡餐检查时左侧膈上可见疝囊影,呈圆形或椭圆形,一般直径大于5cm,疝囊的出现与食管蠕动无关。膈上出现粗大的胃黏膜影,并经增宽的食管裂孔延续至膈下胃底部,而且膈上疝囊与食管影不在一条延长线上;C.较少有无胃食管反流征象;D.因疝入的胃压迫,食管内钡剂通过障碍;E.可显示疝内胃溃疡龛影;F.巨大的食管旁疝可见大部分胃或全胃经食管裂孔突入膈上,胃扭转后可见胃大弯在上、小弯在下,呈倒转状。
③混合型疝:除上述有关征象外,可显示食管旁疝伴贲门口上移,或食管滑动疝的胃底在贲门口之上,钡剂反流入膈上疝囊内。
(3)CT扫描:与胸片相比,CT扫描能准确判断疝的内容物,特别是常规胸片不易发现的网膜、系膜及实质性脏器;能发现食管裂孔的大小及形态,可为制定治疗方案提供依据;能清楚区别充气肠曲与含气囊肿,口服造影剂后可更清晰的显示造影剂充盈的胃肠道。因此,当胸部平片检查发现胸腔内异常阴影并怀疑食管裂孔疝时,除常规X线胃肠造影检查外,应行CT检查。CT平扫不但能明确诊断,而且可明确疝入器官,如怀疑疝内容物为大网膜、肝、脾、肾等脏器时,可作增强扫描;如考虑疝内容物为胃肠等器官时,可在增强扫描前口服造影剂。
3.B超检查 B超检查食管裂孔疝为非创伤性检查手段,具有图像清晰、方便床边检查、可短期内重复实施、不受射线危害等优点。声像特点为:①食管裂孔滑动疝(Ⅰ型):饮水后检测可见贲门、胃底位于膈肌之上,胃内容物在膈肌上下往返;②食管旁疝(Ⅱ型):饮水后胃腔迅速充盈,贲门位于膈下,可见胃底或连同胃大部分经食管旁裂孔突入胸腔,呈“B”字形或哑铃形改变,边界清楚,胃内容往返于膈肌上下之胃腔内;③混合型:具备以上二者特点。
自1984年Naik首先应用B超诊断胃食管反流以来,临床上主要通过扫描食管壁肌层厚度、食管直径和其长度的改变,来诊断食管裂孔疝及其并发的胃食管反流。食管裂孔疝的患者具有食管腹腔段比正常值短、直径增大、管壁增厚等特点;如食管腹腔段过宽和胃黏膜突入食管,则提示食管裂孔疝长期反复发作;若食管腹腔段黏膜纹理紊乱,提示并发严重食管炎。
4.内窥镜检查 内窥镜检查可直接了解食管裂孔疝病理改变、胃食管反流的情况和食管炎的程度。不仅对本病的诊断、确定治疗方案提供重要依据,而且为疗效的判断提供客观指标。
(1)镜下征象:①胃食管结合部上移至食管裂孔环之上,门齿至食管胃接合部的距离变小;②食管腔内潴留较多的分泌物;③贲门口松弛、移动度增加、增宽可达镜身直径2倍以上;④胃食管反流,食管内有液体潴留;⑤膈上见到胃黏膜的疝囊腔;⑥食管炎:由于病程和胃食管反流程度不同,其食管黏膜可有水肿、充血、糜烂、溃疡、出血、狭窄等病理改变。
(2)镜下食管炎分级:1级,黏膜潮红无溃疡;2级,伴有增生组织的环形溃疡,触之易出血;3级,溃疡形成遗留的黏膜岛;4级,食管狭窄。此外,尚可直接测定食管黏膜与胃黏膜的交界线上移至食管裂孔的距离、黏膜受损的范围等。
(3)镜下食管裂孔滑动疝形成过程:另据孙亦芳(2000)报道,当发现贲门管增宽、贲门移动度增加、His角形态表现钝角或松弛、胃底腔大小有动态变化时,应加做快速提插镜杆方法的诱发恶心呕吐,患者呕吐时可在镜下显现食管裂孔滑动疝形成的整个过程。据认为,通过该方法能提高滑动性食管裂孔疝的检出率。镜下食管裂孔滑动疝形成的整个过程大致为:①在病人呕吐动作起初,由于屏气胸压升高,齿状线先下移1~1.5cm;②位于齿状线近侧3cm以内食管有不同程度的扩张呈葫芦状,随之贲门环被拉开呈环状;③His角贴着小弯侧向上滑动直至两侧壁完全打开,接着向食管内突入;④随之出现贲门管和齿状线上移,由于齿状线随着疝的增大而被埋在疝下面,故不能看到其移动;⑤最后随着以大弯侧为主的翻入,带动了四壁,疝再继续增大上移,即可拍在镜面上,形成疝入过程;⑥随呕吐动作停止,吸气动作的出现,疝又沿食管滑下回到胃腔中。
5.核素99mTc扫描 核素99mTc扫描能清晰的显示胃的影像,依据胃的影像形状改变特点可明确食管裂孔疝的类型:①食管旁疝:胃的形状呈哑铃形改变;②食管裂孔滑动疝:胃角消失呈圆锥形,可清晰的显示反流情况。另据李心元等报道,食管裂孔滑动疝胃形状改变不明显,但对其胃食管反流的诊断率达100%,食管旁疝胃的形状则呈哑铃形改变。核素99mTc扫描不仅对诊断食管裂孔疝及胃食管反流具有重要意义,而且还能通过连续动态观察反流程度,为食管裂孔疝手术疗效的评价提供依据。
6.食管压力测定 应用生理测压仪对测定食管下端高压区长度和压力、胃内压力、以及二者压力差的变化。本病胃内压高于食管下端压,食管下端高压区变短或消失,其压力及食管与胃的压力差都低于正常对照者。
7.食管pH值测定
(1)标准酸反流试验:病人取平卧位,pH电极置于食管下高压区上界上方5cm处,把测压导管的一个侧孔置于胃内后通过该侧孔注入0.1 mol/L浓度稀盐酸300ml后拔出导管。通过pH电极测出食管腔内pH值大于5后,使病人处于平卧位、左侧卧位、右侧卧位和头低脚高15°位,在每个不同体位作深吸气、咳嗽、捏住鼻子后吸气和摒气增加腹内压动作等4个易引致食管胃反流的动作(增加腹内压,降低胸内负压),使食管腔内pH值降至4.0以下,以诱发出食管胃反流。根据反流的次数判断反流的程度。在16次易引发反流的机会中正常人不大于4次。该试验属半定量试验,可协助诊断。
(2)食管pH值24h动态监测:是Johnson与DeMeester(1974)设计并应用于临床,被喻为诊断胃食管反流的“金标准”,是最好的定量检查方法。监测应用pH微电极便携记录仪。检查前3~5天停用改变食管压力的药物(肌肉松弛剂、抗胆碱能药物、硝酸盐类药物、钙通道阻断剂),减少胃酸分泌的药物(制酸剂、H2受体阻断剂)等。方法是根据食管动力学测定的下食管高压区的位置,把pH电极定位于其上界上方5 cm食管腔内,连续监测该处pH值的变化情况。在监测过程中,受检者生活活动力求接近平时生活状态,可站立,行走或卧倒,按日常习惯进餐,但不得进pH小于5的饮食。监测中对进食、睡眠、体位、呕吐、胸痛的起止时间,均按记录仪上的记事键,做出标记,然后应用计算机及软件对监测结果进行分析,以了解症状和酸反流的关系。监测结束后把pH监测仪与计算机相连,同时把记录的各种情况正确的开始和结束时间输入电脑,通过软件进行分析和数据处理,最后打印出pH的监测图形和分析报告,从中可以知道反流的次数,每次反流大于5min的次数,最长反流的时间,食管腔内pH小于4的总时间,pH值小于4的总的时间占整个监测时间的百分比,体位与反流间的关系,症状与反流间的关系,进食与反流间的关系等,并根据DeMeester评分法给监测结果打分,正常值为<14.72。



 流行病学
流行病学
 病因
病因
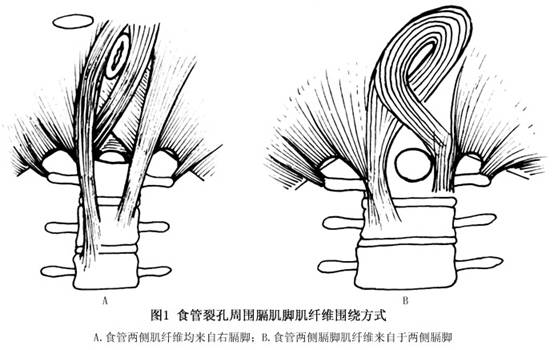
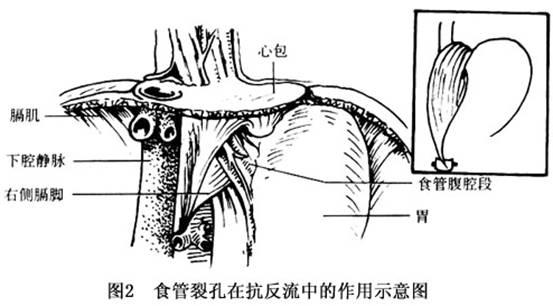

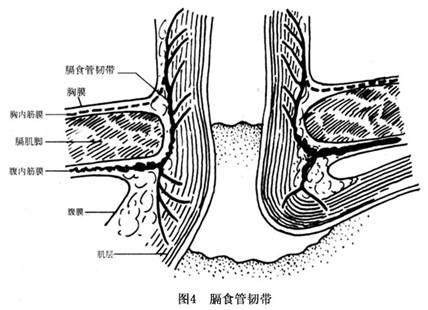

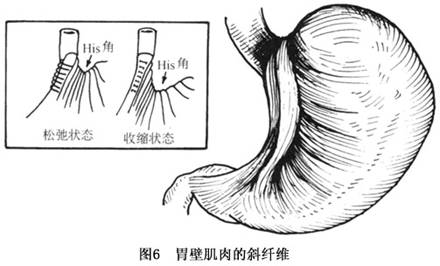
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查

 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后